Therapeutisches Drug Monitoring (TDM) bedeutet Einstellen, Steuern und Überwachen von Wirkstoffkonzentrationen in einer biologischen Matrix (in erster Linie: Vollblut, Serum, Plasma; aber auch: zelluläre Bestandteile des Bluts, Speichel, Liquor, Urin…) zur Optimierung bzw. Minimierung der – durch eine Arzneimitteltherapie bedingten – therapeutischen und toxischen Effekte.
Die offizielle Definition eines TDM ist auf der Homepage der Internationalen Gesellschaft für Therapeutisches Drug Monitoring und Klinischer Toxikologie (IATDMCT) zu finden.
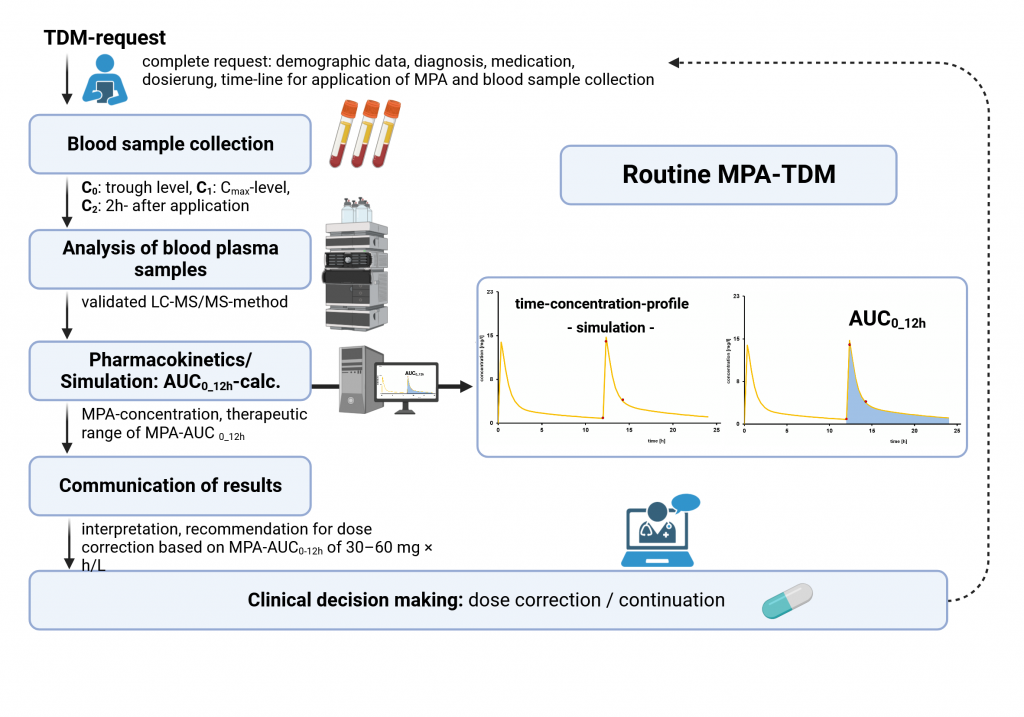
Unter Berücksichtung des klinischen Bilds des Patienten (demografische Daten, Vor- bzw. Grunderkrankung, Dosierungen, Komedikation, Zeiten für letzte Einnahme und Probenentnahme) dient das TDM der Individualisierung der Pharmakotherapie des Patienten. Im engeren Sinne ist das TDM auch eine Entscheidungshilfe zur Optimierung des therapeutischen Effekts und Minimierung von unerwünschten anderen Nebenwirkungen und unterstützt software-assistiert die individuelle Anpassung der Arzneimitteldosierungen. Eine „one-size-fits-all“-Konzept, d.h. Gabe einer für jeden Patienten gleich definierten Arzneistoffmenge unabhängig von Körpergewicht und Alter wird nur für einige wenige Pharmaka zur Anwendung kommen können.
Ein Monitoring der Arzneistoffkonzentration ist nicht für jeden Wirkstoff erforderlich. Die Messung der Arzneimittelkonzentration wird auf der Grundlage nationaler und internationaler Guidance-Dokumente (Consensus Guideline Neuropsychopharmacology 2017; Mycophenolate: Consensus Report by IATDMCT; Therapeutic drug monitoring (TDM) of antifungal agents: guidelines from the British Society for Medical Mycology, RiLiBÄK 2023) empfohlen. Eine TDM-Service sollte unter Beachtung der Indikationen und unter den folgenden Voraussetzungen durchgeführt werden:
- ungenügende Wirksamkeit
- unerwünschte Arzneimittelwirkungen (UAW)
- Verdacht auf Intoxikation
- Ermittlung der optimalen Dosierung bei prophylaktischer Gabe (Antiepileptika), oder bei antibiotischer/antimykotischer Therapie (Vermeidung zu geringer Konzentrationen)
- bei Erkrankung der Eliminationsorgane (Leber, Niere)
- bei Verdacht auf gestörter Bioverfügbarkeit
- bei Verdacht auf mangelnde Compliance, Notwendigkeit der Überprüfung der regelmäßigen Einnahme (Adhärenz)
- Arzneimittel mit enger therapeutischer Breite
- Beurteilung des gewünschten therapeutischen Effektes
- große intra- und interindividuelle Variation der Resorption und Elimination
Für folgende Arzneimittelgruppen oder Arzneimittel werden i.a.R. in einem Labor ein Therapeutisches Drug-Monitoring (TDM) empfohlen und angeboten:
Antiepileptika: Phenobarbital, Phenytoin, Primidon, Carbamazepin, Oxcarbazepin, Eslicarbazepin, Valproinsäure, Ethosuximid, Lacosamid, Lamotrigin, Levetiracetam, Clonazepam, Clobazam, Topiramat
Neuroleptika: Quetiapin, Aripiprazol, Clozapin, Olanzapin, Amisulprid
Sedativa: Diazepam, Midazolam, Thiopental, Pentobarbital,
Antidepressiva: Sertralin, Citalopram, S-Citalopram, Venlafaxin, Amitriptilin, Imipramin, Trimipramin, Desipramin, Doxepin, Clomipramin
Antiarrhythmika: Amiodaron, DE-Amiodaron
Methylxanthine: Theophyllin, Coffein (bei Früh- und Neugeborenen)
Antibiotika: Aminoglykoside (Gentamicin, Tobramycin, Amikacin), Vancomycin, Chloramphenicol
Antimykotika: Posaconazol, Voriconazol, Fluconazol, Itraconazol, Isavuconazol
Immunsuppressiva: Mycophenolsäure, Cyclosporin A, Tacrolimus, Sirolimus, Everolimus
Jedoch kann auch in speziellen Situationen ein TDM von Arzneimitteln mit großer therapeutischer Breite – wie z.B. Midazolam im Rahmen der Hirntod-Diagnostik – sinnvoll sein.
Antihypertensiva: Metoprolol, Amlodipin, Canrenon(Spironolakton), Hydrochlorothiazid
Thyrosinkinase-Inhibitoren: Axitinib, Cabozantinib, Lenvatinib, Midostaurin
……
Der Workflow: von der Medikamenteneinnahme bis zum Befund